Diagnostische aanpak van glomerulaire ziekten
Diagnostische aanpak van glomerulaire ziekten
Glomerulaire ziekten zijn aandoeningen waarbij de glomerulaire filtratiebarriere beschadigd raakt. Daardoor kunnen erytrocyten, albumine en soms grotere eiwitten in de urine verschijnen. De presentatie varieert van asymptomatische microscopische hematurie tot snel progressief nierfalen.
Kernboodschap
Denk aan glomerulaire ziekte bij glomerulaire hematurie, albuminurie/proteinurie, actief urinesediment en/of een onverklaarde daling van de nierfunctie.
Figuurwijzer
Deze pagina bevat zowel de originele figuren uit je aangeleverde document als nieuwe, vereenvoudigde onderwijsfiguren. De nieuwe SVG-figuren zijn bedoeld voor snelle uitleg aan studenten; de originele figuren blijven nuttig als compacte overzichten voor arts-assistenten en nefrologen.
| Figuur | Gebruik |
|---|---|
| Figuur 1 | Glomerulaire filtratiebarriere: waarom hematurie/proteinurie/eGFR-daling ontstaan |
| Figuur 2 | Praktisch klinisch stappenplan bij verdenking glomerulaire ziekte |
| Figuur 3 | Wat LM, IF en EM ieder bijdragen aan het nierbiopt |
| Figuur 4 | IF-patronen: lineair, granulair, full-house, pauci-immuun en C3-dominant |
| Figuur 5 | Complementroutes en interpretatie van C3/C4 |
| Figuur 6 | Wanneer een nierbiopt laagdrempelig of urgent is |
| Figuur 7 | Glomerulaire syndromen als eerste kapstok |
1. Wat is de glomerulus?
De glomerulus is een capillair kluwen waar ultrafiltratie plaatsvindt. De filtratiebarriere bestaat uit drie lagen:
| Laag | Functie | Klinisch relevant |
|---|---|---|
| Gefenestreerd endotheel | Laat water en kleine opgeloste stoffen door | Endotheliale schade kan leiden tot trombotische microangiopathie of endocapillaire proliferatie |
| Glomerulaire basaalmembraan, GBM | Structurele en elektrische barriere | Antistoffen tegen GBM geven anti-GBM ziekte; collageen-IV afwijkingen geven Alport-spectrum |
| Podocyten met slit diaphragm | Voorkomen verlies van albumine en grote eiwitten | Podocytschade geeft vooral albuminurie/nefrrotisch syndroom, bijvoorbeeld minimal change disease of FSGS |
Ezelsbrug:
- Endotheel/mesangium ontstoken → hematurie, cilinders, nierfunctiedaling.
- Podocyt beschadigd → veel albuminurie, oedeem, nefrotisch syndroom.
- GBM aangevallen → vaak ernstige nefritische presentatie, bijvoorbeeld anti-GBM ziekte.
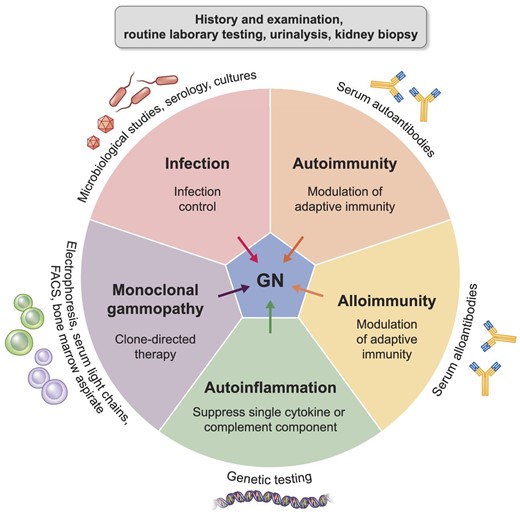
2. Pathogenese: drie hoofdmechanismen
Glomerulaire ziekten kunnen ontstaan door verschillende mechanismen. Praktisch kun je ze in drie groepen indelen.
| Mechanisme | Uitleg | Voorbeelden |
|---|---|---|
| Immuuncomplexvorming | Antigeen-antistofcomplexen slaan neer in de glomerulus of ontstaan lokaal in de glomerulus | IgA-nefropathie, lupusnefritis, postinfectieuze GN, cryoglobulinemische GN |
| Antistoffen tegen glomerulaire structuren | Antistoffen richten zich tegen onderdelen van de nierfilter zelf | Anti-GBM ziekte, sommige vormen van membraneuze nefropathie |
| Depositie van abnormale eiwitten | Neerslag van monoklonale of verkeerd gevouwen eiwitten | AL-amyloidose, monoclonal immunoglobulin deposition disease, fibrillaire GN |
3. Wanneer moet je aan een glomerulaire ziekte denken?
| Bevinding | Waarom glomerulair verdacht? | Let op |
|---|---|---|
| Dysmorfe erytrocyten | Erytrocyten raken vervormd tijdens passage door de glomerulus | Vooral acanthocyten zijn sterk suggestief |
| Erytrocytencilinders | Cilinders ontstaan in tubuli, maar met erytrocyten wijst dit op glomerulaire bloeding | Sterk teken van nefritisch sediment |
| Albuminurie | Albumineverlies past bij schade aan de filtratiebarriere | Kwantificeer met ACR of PCR |
| Proteinurie >1 g/dag | Hogere kans op relevante glomerulaire pathologie | Bij >3,5 g/dag denk aan nefrotisch syndroom |
| Snelle eGFR-daling | Kan passen bij rapidly progressive glomerulonephritis | Spoeddiagnostiek en vaak nierbiopt |
| Hypertensie en oedeem | Zout- en waterretentie door glomerulaire inflammatie | Vaak bij nefritisch syndroom |
4. Glomerulaire syndromen: eerste klinische indeling
De klinische presentatie helpt om de differentiaaldiagnose te versmallen.
| Syndroom | Typische bevindingen | Denk aan |
|---|---|---|
| Asymptomatische hematurie/proteinurie | Microscopische hematurie, milde albuminurie, normale of licht verminderde eGFR | IgA-nefropathie, dunne-basale-membraannefropathie, Alport-spectrum |
| Nefritisch syndroom | Hematurie, erytrocytencilinders, hypertensie, oedeem, eGFR-daling, matige proteinurie | IgA-nefropathie, postinfectieuze GN, lupusnefritis, ANCA-vasculitis, anti-GBM |
| Rapidly progressive GN, RPGN | Snelle nierfunctiedaling over dagen-weken, actief sediment | ANCA-vasculitis, anti-GBM, lupusnefritis, cryoglobulinemie |
| Nefrotisch syndroom | Proteinurie >3,5 g/dag, hypoalbuminemie, oedeem, hyperlipidemie | Minimal change disease, FSGS, membraneuze nefropathie, diabetische nefropathie, amyloidose |
| Chronische glomerulonefritis | Langzame eGFR-daling, persisterende hematurie/proteinurie | IgA-nefropathie, erfelijke nefropathieen, chronische immuuncomplex-GN |
| Geisoleerde albuminurie | Vooral albuminurie, weinig sediment | Diabetes, hypertensie, obesitas-gerelateerde glomerulopathie, vroege FSGS |
Studentenvalkuil
Nefritisch en nefrotisch sluiten elkaar niet volledig uit. Sommige ziekten kunnen beide geven, bijvoorbeeld lupusnefritis, IgA-nefropathie, membraneuze nefropathie met crescentvorming of infectiegerelateerde GN.
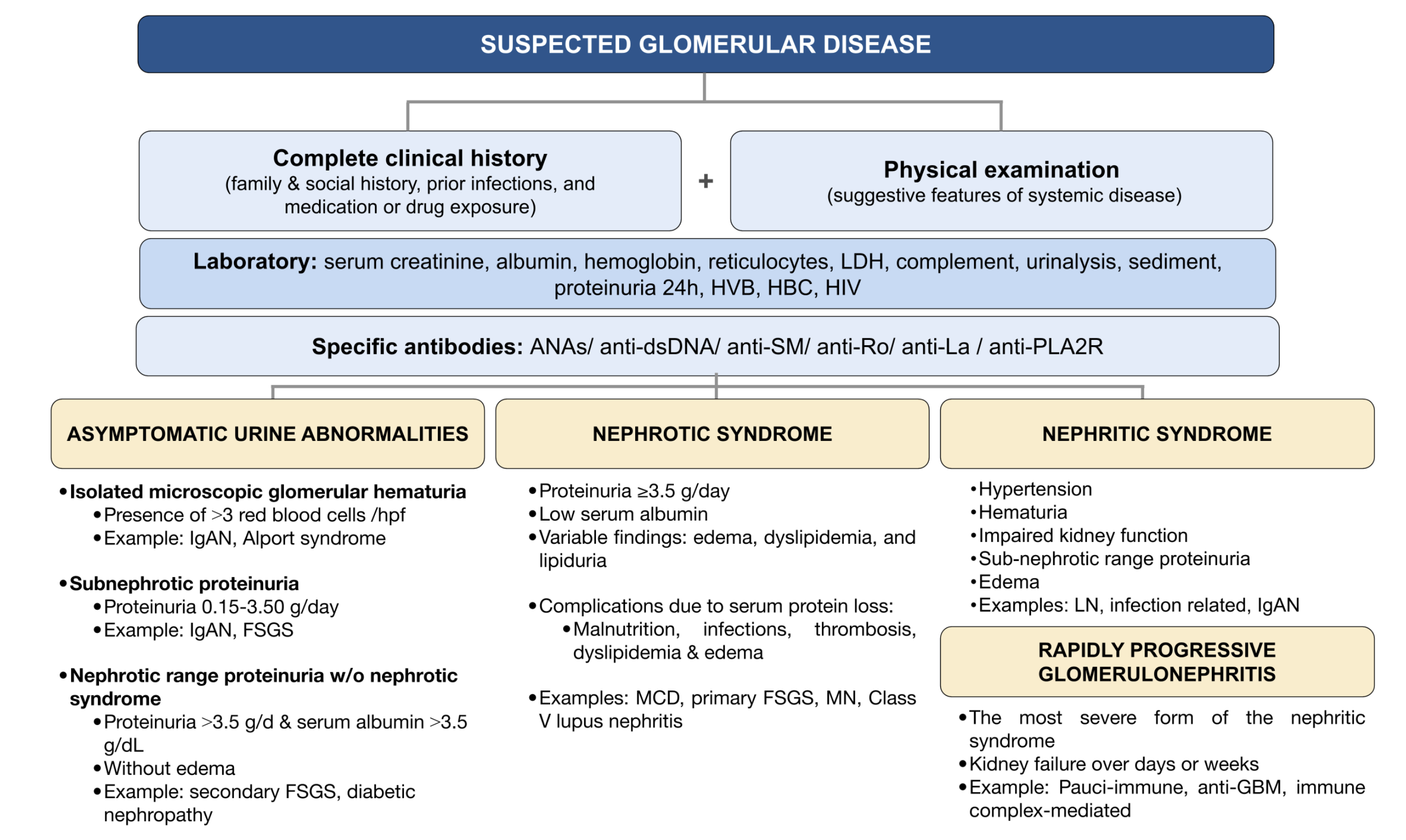
5. Praktisch stappenplan bij verdenking glomerulaire ziekte
Stap 1: bevestig dat het probleem echt glomerulair is
| Onderzoek | Praktische vraag |
|---|---|
| Urinesediment | Zijn er dysmorfe erytrocyten of erytrocytencilinders? |
| ACR/PCR of 24-uurs urine | Hoeveel albumine/proteineverlies is er? |
| Serumcreatinine/eGFR | Is er acute of chronische nierfunctiedaling? |
| Bloeddruk en vochtstatus | Is er hypertensie, oedeem of overvulling? |
Stap 2: bepaal het klinische syndroom
- Veel bloed + actief sediment + eGFR-daling → nefritisch/RPGN.
- Veel proteine + oedeem + hypoalbuminemie → nefrotisch.
- Milde afwijkingen → differentiaaldiagnose breder; trend en risicofactoren belangrijk.
Stap 3: zoek naar systemische aanwijzingen
| Vraag | Past bij |
|---|---|
| Koorts, infectie, endocarditisrisico | Infectiegerelateerde GN |
| Purpura, artralgie, neuropathie | Vasculitis, cryoglobulinemie |
| Sinusitis, hemoptoe, longinfiltraten | ANCA-vasculitis, anti-GBM |
| Fotosensitiviteit, artritis, ulcera, cytopenie | SLE/lupusnefritis |
| Recent bovenste-luchtweginfectie met synchrone hematurie | IgA-nefropathie |
| Diabetesduur, retinopathie | Diabetische nefropathie, maar sluit andere oorzaak niet uit |
| Familieanamnese hematurie, doofheid, oogafwijkingen | Alport-spectrum |
| Monoklonale gammopathie, botpijn, anemie | MGRS, amyloidose, light chain deposition disease |
Stap 4: doe gerichte serologie
| Test | Wanneer vooral nuttig? | Wat kan het betekenen? |
|---|---|---|
| C3 en C4 | Nefritisch beeld, vermoeden immuuncomplex-GN | Helpt onderscheid maken tussen klassieke/lectine en alternatieve complementactivatie |
| ANA, anti-dsDNA, ENA | Verdenking SLE | Lupusnefritis |
| ANCA, PR3, MPO | RPGN, pulmonale klachten, systemische vasculitis | ANCA-geassocieerde vasculitis |
| Anti-GBM | RPGN, hemoptoe, ernstige nefritis | Anti-GBM ziekte |
| Hepatitis B/C, HIV | Immuuncomplex-GN, MPGN, cryoglobulines | Infectie-geassocieerde GN |
| Cryoglobulines, reumafactor | Purpura, neuropathie, lage C4 | Cryoglobulinemische GN |
| SPEP/UPEP, immunofixatie, vrije lichte ketens | Oudere patient, onverklaarde proteinurie, nefrotisch syndroom | MGRS, AL-amyloidose, light chain deposition disease |
| PLA2R-antistoffen | Nefrotisch syndroom, verdenking membraneuze nefropathie | Primaire membraneuze nefropathie |
Stap 5: bepaal of nierbiopt nodig is
Een nierbiopt is vaak nodig als de diagnose of behandeling niet veilig klinisch kan worden vastgesteld.
6. Wanneer een nierbiopt overwegen?
| Situatie | Biopt meestal zinvol? | Reden |
|---|---|---|
| RPGN of snel dalende eGFR met actief sediment | Ja, vaak urgent | Diagnose bepaalt acute immunosuppressie/plasmawisseling |
| Nefrotisch syndroom bij volwassene | Ja | Onderscheid MCD, FSGS, membraneuze nefropathie, amyloidose, MGRS |
| Proteinurie >1 g/dag met hematurie of eGFR-daling | Ja | Kans op behandelbare glomerulaire ziekte |
| Diabeet met atypisch beloop | Vaak ja | Bijvoorbeeld korte diabetesduur, geen retinopathie, actief sediment, snelle eGFR-daling |
| Geisoleerde microscopische hematurie met stabiele eGFR en minimale albuminurie | Niet altijd | Follow-up en familieanamnese vaak eerste stap |
| Verdenking lupusnefritis met proteine/actief sediment | Ja | Classificatie bepaalt behandeling |
| Verdenking MGRS | Ja | Hematologische behandeling hangt af van nierpathologie |
Praktisch
Bij RPGN is tijd nierfunctie. Wacht niet dagen op alle serologie als de nierfunctie snel verslechtert: overleg laagdrempelig met nefrologie voor spoedbiopt en behandeling.
7. Wat levert een nierbiopt op?
Een nierbiopt combineert drie technieken. Je moet ze samen interpreteren.
| Techniek | Wat zie je? | Waarvoor vooral belangrijk? |
|---|---|---|
| Lichtmicroscopie, LM | Architectuur, proliferatie, sclerose, necrose, crescents | Patroonherkenning en activiteit/chroniciteit |
| Immunofluorescentie, IF | Welke immuunreactanten/deposities aanwezig zijn en waar | Immuuncomplexen, lineair anti-GBM, pauci-immuun, monoklonaliteit |
| Elektronenmicroscopie, EM | Ultrastructuur: exacte depositielocatie, podocyt foot process effacement, GBM-afwijkingen | MCD, Alport, dunne GBM, depositieziekten, fibrillaire/immunotactoid GN |
Onthoud:
- LM vertelt: welk schadepatroon?
- IF vertelt: wat ligt er opgeslagen?
- EM vertelt: waar en hoe ziet het ultrastructureel uit?
8. Histologische termen op lichtmicroscopie
| Term | Betekenis in simpele taal | Klinische associatie |
|---|---|---|
| Focaal | <50% van alle glomeruli aangedaan | Kan gemist worden bij klein biopt |
| Diffuus | >=50% van alle glomeruli aangedaan | Vaak ernstiger of uitgebreider proces |
| Segmenteel | Een deel van een glomerulus aangedaan | Bijvoorbeeld FSGS |
| Globaal | Vrijwel hele glomerulus aangedaan | Chronische schade of ernstige actieve laesie |
| Mesangiale hypercellulariteit | Te veel cellen in het mesangium | IgA-nefropathie, lupus, infectiegerelateerde GN |
| Endocapillaire hypercellulariteit | Capillaire lumen raken gevuld door cellen | Actieve inflammatoire GN |
| Membranoproliferatief patroon | Proliferatie plus verdikte/dubbelcontour GBM | MPGN-patroon door immuuncomplexen, complement of monoclonale gammopathie |
| Extracapillaire hypercellulariteit | Cellen in ruimte van Bowman | Ernstige glomerulaire beschadiging |
| Crescent | Extracapillaire proliferatie met fibrine | RPGN; denk ANCA, anti-GBM, lupus, IgA, infectie |
| Fibrinoide necrose | Kapotgaan van capillaire wand met fibrine | Zeer actieve laesie, vaak vasculitis/anti-GBM |
| Glomerulosclerose | Littekenvorming/collaps van capillaire lussen | Chronische irreversibele schade |
| Mesangiolyse | Loslating/destructie van mesangiale matrix | TMA, diabetische nodulaire laesies, andere endotheliale schade |
| Hyalien | Glasachtig eiwit/plasma-achtig materiaal | Chronische schade, FSGS-laesies, arteriolosclerose |
9. Directe immunofluorescentie, IF: wat meten we?
Bij directe IF worden antistoffen met een fluorescerend label op het nierweefsel aangebracht. Ze binden aan immuunreactanten in het biopt. Zo zie je welke eiwitten aanwezig zijn, waar ze liggen en in welk patroon.
Routinemarkers bij IF
| Marker | Wat is het? | Waarom meten we dit? |
|---|---|---|
| IgG | Immunoglobuline G; belangrijkste antistof in bloed en weefsels | Vaak bij membraneuze nefropathie, lupusnefritis, infectiegerelateerde GN |
| IgA | Immunoglobuline A; belangrijk bij mucosale immuniteit | Dominant bij IgA-nefropathie en IgA-vasculitis |
| IgM | Immunoglobuline M; grote pentamere antistof, vaak vroege immuunrespons | Kan aspecifiek in sclerotische segmenten liggen; ook bij lupus/MPGN |
| C3c of C3 | Complementcomponent; marker van complementactivatie | Sterk bij postinfectieuze GN, C3-glomerulopathie, lupus, MPGN |
| C1q | Onderdeel van klassieke complementroute | Sterk bij lupusnefritis; helpt bij full-house patroon |
| Kappa lichte keten | Lichte keten van immunoglobulinen | Vergelijk met lambda voor polyklonaal versus monoklonaal patroon |
| Lambda lichte keten | Lichte keten van immunoglobulinen | Restrictie tot kappa of lambda suggereert monoklonale depositie/MGRS |
| Fibrinogeen | Stollingseiwit/fibrine-marker | Positief bij necrose/crescents door lekkage van fibrine |
| Albumine | Serumalbumine | Kan helpen bij niet-immuun depositie of protein leakage; minder specifiek |
10. Immunoglobulinen bij IF: wat zijn IgG, IgA en IgM?
Immunoglobulinen zijn antistoffen. Ze bestaan uit zware ketens en lichte ketens. Bij IF kijk je niet naar antistoffen in het bloed, maar naar neerslag in de nier.
| Immunoglobuline | Simpele uitleg | Typisch patroon/ziekte |
|---|---|---|
| IgA | Antistof van slijmvliezen, bijvoorbeeld luchtwegen en darm | Mesangiaal dominant bij IgA-nefropathie; vaak hematurie na infectie |
| IgG | Meest voorkomende antistof in serum | Granulair langs capillaire wand bij membraneuze nefropathie; full-house bij lupus; lineair bij anti-GBM |
| IgM | Grote antistof, vaak ‘plakt’ in gebieden met schade | Kan trapping zijn in sclerose; niet altijd primaire oorzaak |
IgG-subklassen
Soms worden IgG-subklassen aanvullend bepaald.
| Subklasse | Praktische relevantie |
|---|---|
| IgG1 en IgG3 | Meer complementactiverend; vaker bij secundaire/inflammatoire patronen |
| IgG4 | Vaak dominant bij primaire PLA2R-geassocieerde membraneuze nefropathie |
11. Kappa en lambda: polyklonaal of monoklonaal?
Elke plasmacel maakt antistoffen met ofwel een kappa-lichte keten ofwel een lambda-lichte keten. Normaal is er een mengsel van beide.
| IF-bevinding | Interpretatie | Denk aan |
|---|---|---|
| Kappa en lambda beide aanwezig | Polyklonaal patroon | Gewone immuuncomplex-GN, infectie, lupus |
| Alleen kappa of sterk kappa-dominant | Monoklonale restrictie | MGRS, proliferative GN with monoclonal Ig deposits, light chain deposition disease |
| Alleen lambda of sterk lambda-dominant | Monoklonale restrictie | MGRS, AL-amyloidose, light chain deposition disease |
| Negatieve IF maar sterke verdenking depositieziekte | Mogelijk masked deposits | Overweeg pronase/paraffine-IF of EM, afhankelijk van patholoog |
Belangrijk
Monoklonale depositie in de nier betekent niet automatisch multipel myeloom. Het kan ook MGRS zijn: monoclonal gammopathy of renal significance. Dan is de kloon soms klein, maar de nierschade groot.
12. IF-patronen: hoe lees je ze?
| Patroon | Betekenis | Klassieke voorbeelden |
|---|---|---|
| Lineair langs GBM | Antistoffen binden gelijkmatig aan GBM | Anti-GBM ziekte |
| Granulair | Korrelige immuuncomplexdeposities | Lupusnefritis, postinfectieuze GN, membraneuze nefropathie |
| Mesangiaal | Deposities vooral in mesangium | IgA-nefropathie, lupusnefritis klasse II |
| Capillaire wand | Deposities langs glomerulaire capillaire lussen | Membraneuze nefropathie, MPGN, lupus |
| Full-house | IgG, IgA, IgM, C3 en C1q allemaal positief | Sterk suggestief voor lupusnefritis, maar niet 100% specifiek |
| Pauci-immuun | Weinig/geen immuuncomplexdeposities | ANCA-geassocieerde vasculitis |
| C3-dominant | C3 veel sterker dan immunoglobulinen | C3-glomerulopathie, postinfectieuze GN |

13. Complement: wat meet je en waarom?
Complement is een onderdeel van het aangeboren immuunsysteem. Het helpt bij opruimen van micro-organismen en immuuncomplexen. Bij glomerulaire ziekten kan complement worden geactiveerd en schade veroorzaken.
Drie complementroutes
| Route | Start door | Belangrijke markers | Voorbeelden bij nierziekten |
|---|---|---|---|
| Klassieke route | Immuuncomplexen, vooral IgG/IgM | C1q, C4, C3 | Lupusnefritis, cryoglobulinemie, infectieuze endocarditis-GN |
| Lectineroute | Herkenning van suikers op micro-organismen | MBL/MASP, C4, C3 | Minder vaak routinematig getest |
| Alternatieve route | Continue lage activatie, versterkingslus | Factor B, factor H/I, C3 | C3-glomerulopathie, atypische HUS, sommige postinfectieuze GN |
C3 en C4 interpreteren
| Uitslag | Denk aan | Uitleg |
|---|---|---|
| C3 laag, C4 normaal | Alternatieve route-activatie | Postinfectieuze GN, C3-glomerulopathie, atypische HUS |
| C3 laag, C4 laag | Klassieke route-activatie door immuuncomplexen | Lupusnefritis, cryoglobulinemie, infectiegerelateerde GN/endocarditis |
| C3 normaal, C4 laag | Klassieke route of C1-inhibitor/cryoglobuline-context | Cryoglobulinemie, C1-inhibitor-gerelateerde problematiek; kliniek belangrijk |
| C3 normaal, C4 normaal | Sluit glomerulonefritis niet uit | IgA-nefropathie, ANCA-vasculitis, anti-GBM, membraneuze nefropathie kunnen normale waarden hebben |
Voor studenten
C3 en C4 zijn geen diagnoses. Ze zijn richtingaanwijzers. De combinatie met urine, serologie en nierbiopt bepaalt de diagnose.
Aanvullend complementonderzoek
| Test | Wat meet het? | Wanneer overwegen? |
|---|---|---|
| CH50 | Totale functie klassieke complementroute | Verdachte complementdeficientie of consumptie |
| AH50 | Functie alternatieve route | Verdenking alternatieve route-afwijking |
| Factor H, factor I, factor B | Regulatoren/onderdelen alternatieve route | C3-glomerulopathie, atypische HUS |
| C3-nefritic factor, C3NeF | Auto-antistof die C3-convertase stabiliseert | C3-glomerulopathie |
| Anti-factor H antistoffen | Auto-antistoffen tegen factor H | Atypische HUS, complement-gemedieerde ziekte |
| sC5b-9 | Terminale complementactivatie | Specialistisch; kan activiteit terminale route reflecteren |
| Genetisch complementonderzoek | Variants in complementgenen | Recidiverende TMA, C3G, transplantatieplanning |
14. Complementpatronen bij veelvoorkomende diagnosen
| Diagnose | Serum C3/C4 | IF | Korte uitleg |
|---|---|---|---|
| IgA-nefropathie | Meestal normaal | Mesangiaal IgA-dominant, vaak C3 | Mucosale IgA-immuunactivatie |
| Lupusnefritis | Vaak C3 en C4 laag | Full-house: IgG, IgA, IgM, C3, C1q | Immuuncomplexziekte via klassieke route |
| Postinfectieuze GN | Vaak C3 laag, C4 normaal of minder laag | C3-dominant granulair, soms IgG | Alternatieve route prominent; C3 herstelt vaak na weken |
| C3-glomerulopathie | C3 vaak laag, C4 normaal | C3-dominant, weinig Ig | Dysregulatie alternatieve route |
| Cryoglobulinemische GN | Vaak C4 zeer laag, C3 variabel | IgM/IgG/C3, soms pseudothrombi | Immuuncomplexen, vaak HCV of hematologisch |
| ANCA-vasculitis | Meestal normaal | Pauci-immuun | Weinig deposities; neutrofiel-gemedieerde schade |
| Anti-GBM ziekte | Meestal normaal | Lineair IgG langs GBM | Antistoffen tegen collageen IV in GBM |
| Primaire membraneuze nefropathie | Meestal normaal | Granulair capillaire wand IgG, vaak IgG4 en PLA2R | Subepitheliale immuuncomplexen |
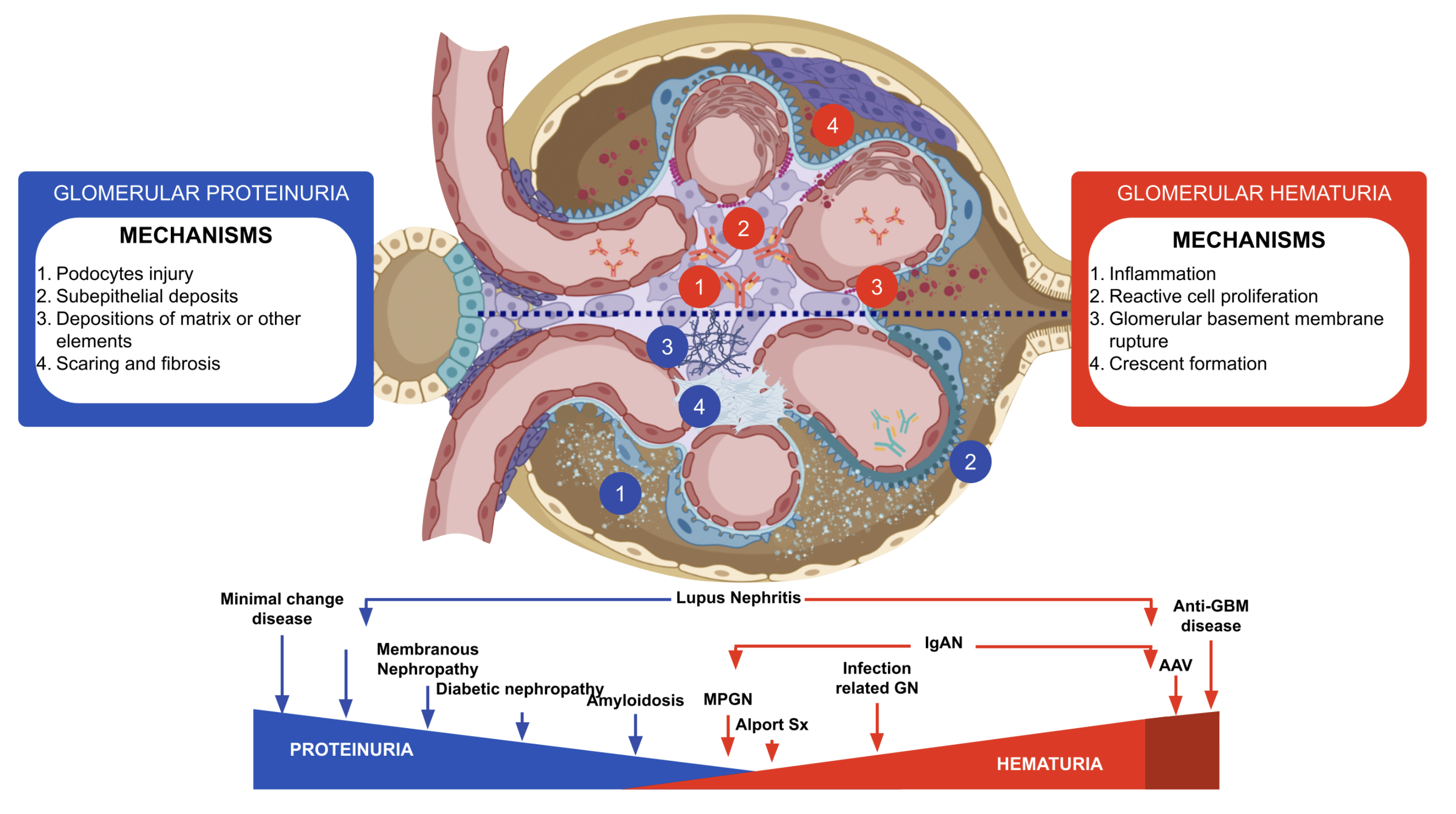
15. LM + IF + EM: patronen koppelen aan diagnose
| LM-patroon | IF-patroon | EM-bevinding | Waarschijnlijke richting |
|---|---|---|---|
| Mesangiale proliferatie | IgA-dominant mesangiaal | Mesangiale deposities | IgA-nefropathie |
| Diffuse proliferatieve GN | Full-house | Subendotheliale/mesangiale deposities | Lupusnefritis |
| Crescentische GN | Pauci-immuun | Weinig deposities | ANCA-vasculitis |
| Crescentische GN | Lineair IgG | Geen immuuncomplexen; GBM-schade | Anti-GBM ziekte |
| Membraneus patroon | Granulair IgG capillaire wand | Subepitheliale deposities, spikes | Membraneuze nefropathie |
| MPGN-patroon | C3-dominant of immuuncomplexen | Subendotheliale/dense deposits | C3G, infectie, cryoglobulines, MGRS |
| Normale LM bij nefrotisch syndroom | IF meestal negatief | Diffuse foot process effacement | Minimal change disease |
| Segmentale sclerose | Vaak IgM/C3 trapping | Podocytschade | FSGS, primair of secundair |
| Congo-rood positief | Lichte keten of amyloid markers | Fibrillen 8-12 nm | Amyloidose |
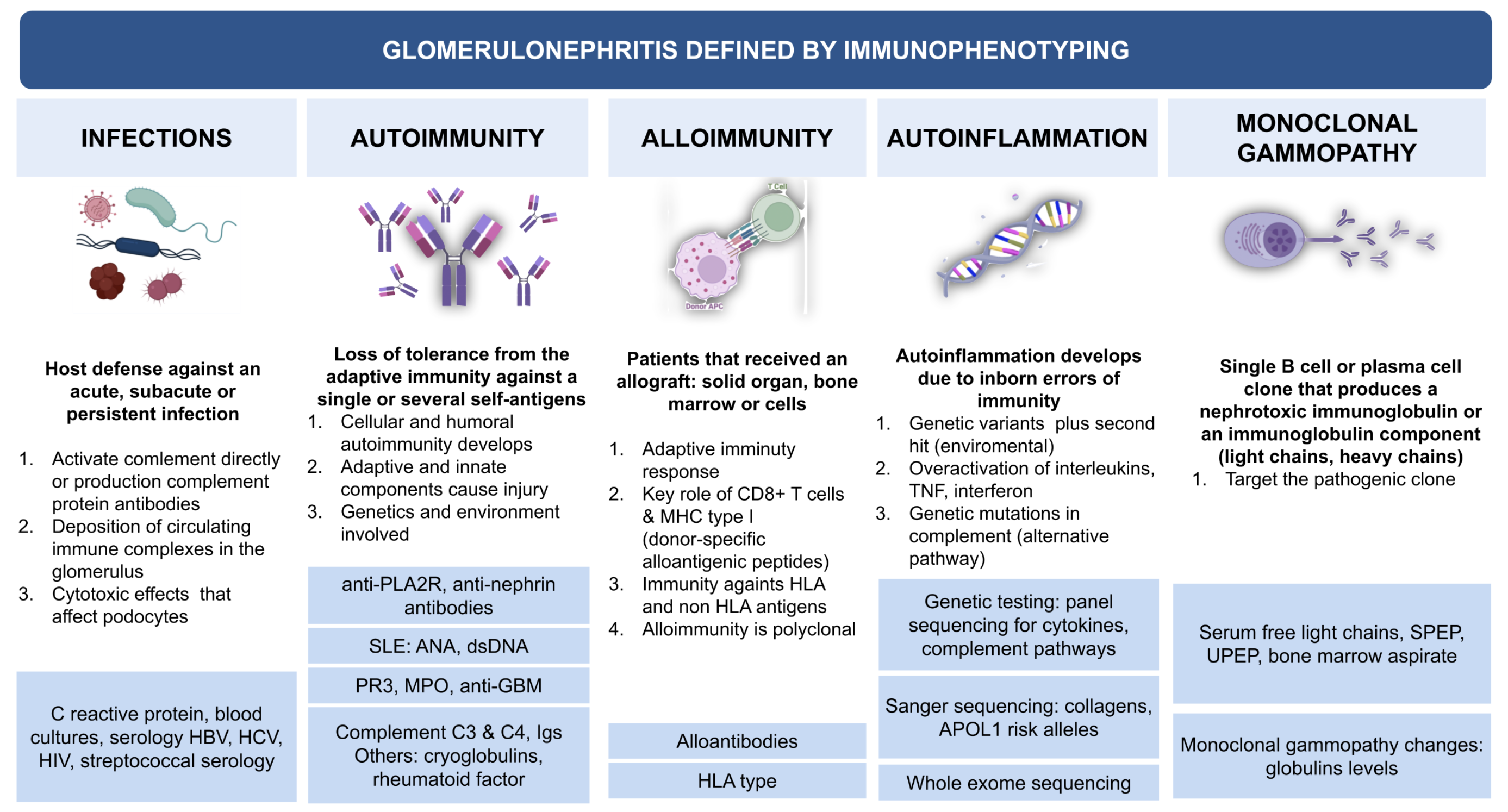
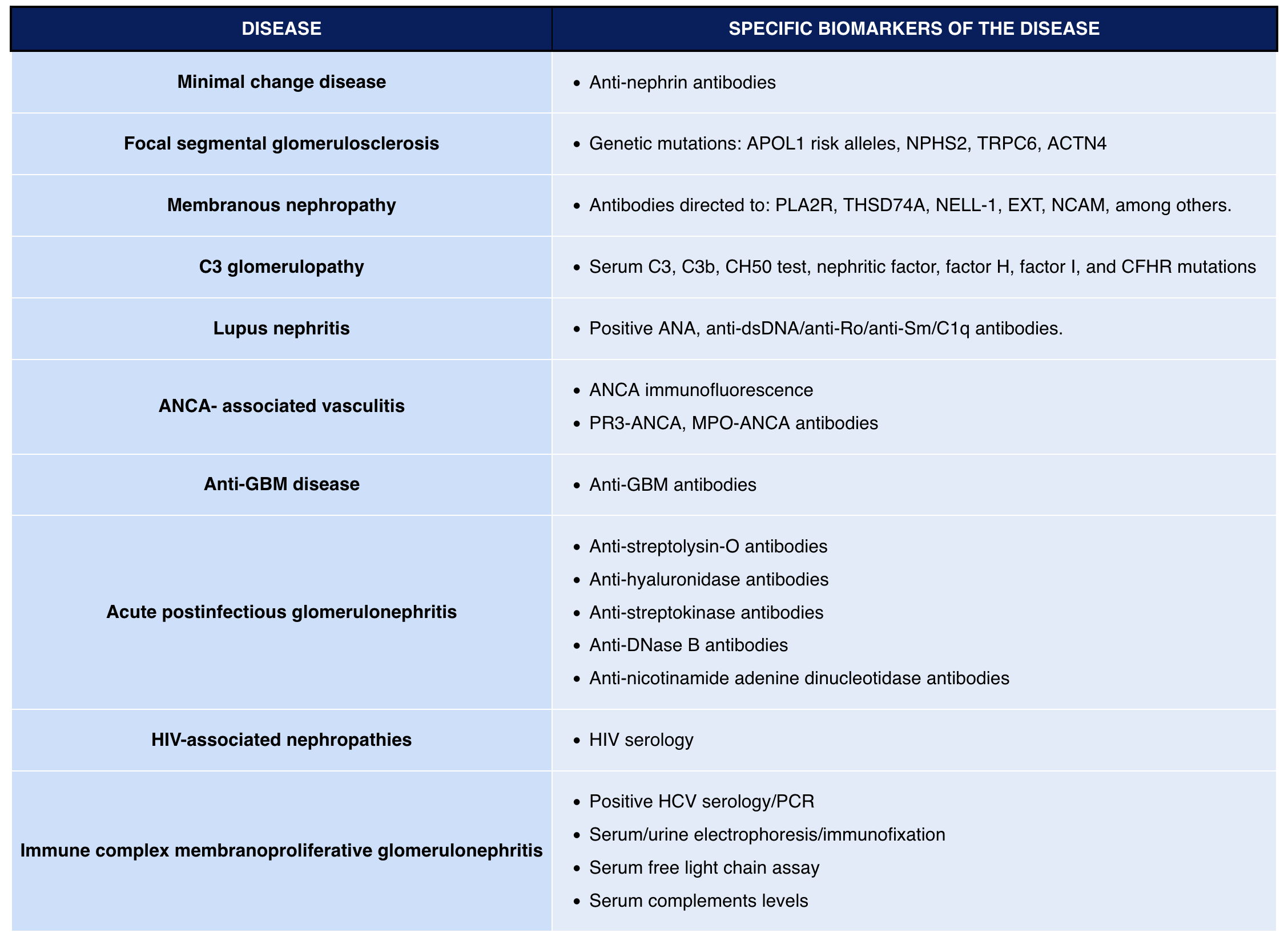
16. Ziekte-specifieke biomarkers
| Ziektebeeld | Biomarker | Praktisch nut |
|---|---|---|
| Primaire membraneuze nefropathie | Anti-PLA2R | Diagnose ondersteunen, ziekteactiviteit volgen, recidief voorspellen |
| Membraneuze nefropathie | THSD7A, NELL1, EXT1/EXT2, SEMA3B, PCDH7 | Subtypering; soms relatie met maligniteit, auto-immuunziekte of leeftijd |
| ANCA-vasculitis | PR3-ANCA, MPO-ANCA | Diagnose en fenotypering; interpretatie altijd met kliniek |
| Anti-GBM ziekte | Anti-GBM antistoffen | Spoeddiagnose; correleert met noodzaak snelle behandeling |
| Lupusnefritis | Anti-dsDNA, C3/C4 | Activiteit ondersteunen, maar biopt bepaalt klasse |
| IgA-nefropathie | Geen standaard diagnostische serumbiomarker | Diagnose blijft biopt-gebaseerd bij relevante ziekte |
| C3-glomerulopathie | C3NeF, factor H/I/B, complementgenetica | Specialistische evaluatie en behandel-/transplantatieplanning |
| MGRS/amyloidose | Vrije lichte ketens, immunofixatie, beenmergonderzoek | Kloon vinden; nierbiopt toont orgaanschade |
17. Praktische differentiaaldiagnose op basis van serumcomplement
Laag C3, normaal C4
Denk vooral aan:
- Postinfectieuze glomerulonefritis
- C3-glomerulopathie
- Atypische HUS/complement-gemedieerde TMA
- Soms infectieuze endocarditis-GN
Laag C3 en laag C4
Denk vooral aan:
- Lupusnefritis
- Cryoglobulinemische glomerulonefritis
- Infectiegerelateerde immuuncomplex-GN
- Shunt-nefritis/endocarditis-geassocieerde GN
Normaal C3 en C4
Denk vooral aan:
- IgA-nefropathie
- ANCA-geassocieerde vasculitis
- Anti-GBM ziekte
- Primaire membraneuze nefropathie
- Minimal change disease
- FSGS
- Diabetische nefropathie
18. Eerste aanvraagpakket bij verdenking glomerulonefritis
| Domein | Aanvragen |
|---|---|
| Urine | Sediment, ACR/PCR, eventueel 24-uurs eiwit, urinekweek indien infectieverdenking |
| Nierfunctie | Creatinine/eGFR, ureum, elektrolyten, bicarbonaat, albumine |
| Hematologie | Hb, leukocyten, trombocyten, LDH, haptoglobine, bloeduitstrijk bij TMA-verdenking |
| Immunologie | C3, C4, ANA, anti-dsDNA, ANCA PR3/MPO, anti-GBM |
| Infectie | Hepatitis B, hepatitis C, HIV; bloedkweken bij endocarditisverdenking |
| Monoklonaal | SPEP, immunofixatie serum/urine, vrije lichte ketens |
| Nefrotisch | Lipiden, serumalbumine, tromboserisico-inschatting |
| Beeldvorming | Echo nieren bij onduidelijkheid chronisch/obstructief of voor bioptplanning |
19. Rode vlaggen: direct overleg nefrologie
| Rode vlag | Waarom urgent? |
|---|---|
| Snelle eGFR-daling over dagen-weken | RPGN mogelijk; nierfunctie kan irreversibel verloren gaan |
| Hematurie + erytrocytencilinders + stijgend creatinine | Actieve glomerulonefritis |
| Hemoptoe of longinfiltraten plus nefritis | Pulmonaal-renaal syndroom: ANCA of anti-GBM |
| Nefrotisch syndroom met ernstige hypoalbuminemie | Trombose-, infectie- en AKI-risico |
| Ernstige hypertensie met nierfunctiedaling | Acute nierschade, TMA of glomerulaire ziekte mogelijk |
| Purpura, neuropathie, lage C4 | Cryoglobulinemie/vasculitis |
| Trombocytopenie + hemolyse + AKI | TMA/aHUS; complementdiagnostiek kan relevant zijn |
20. Mini-casus: zo redeneer je
Casus A
22-jarige patient met macroscopische hematurie 1 dag na keelontsteking, ACR verhoogd, C3/C4 normaal.
Denk aan: IgA-nefropathie.
Waarom: synchrone hematurie bij mucosale infectie, vaak normale complementwaarden.
Casus B
68-jarige patient met purpura, neuropathie, proteinurie, hematurie, C4 zeer laag, hepatitis C positief.
Denk aan: cryoglobulinemische GN.
Waarom: immuuncomplexziekte met klassieke complementactivatie, vaak lage C4.
Casus C
55-jarige patient met snel stijgend creatinine, dysmorfe erytrocyten, hemoptoe, anti-GBM positief.
Denk aan: anti-GBM ziekte.
Waarom: pulmonaal-renaal syndroom; IF toont typisch lineair IgG langs GBM.
Casus D
40-jarige patient met nefrotisch syndroom, normale complementen, positieve anti-PLA2R.
Denk aan: primaire membraneuze nefropathie.
Waarom: nefrotische presentatie met ziekte-specifieke antistof; biopt toont vaak granulair IgG langs capillaire wand.
21. Samenvattend algoritme
Verdenking glomerulaire ziekte
|
|-- Urine: hematurie? dysmorfe erytrocyten? cilinders? albuminurie?
|-- Bloed: creatinine/eGFR, albumine, C3/C4, gerichte serologie
|
|-- Nefritisch/RPGN?
| |-- C3/C4 laag? Denk immuuncomplex/complement
| |-- ANCA/anti-GBM positief? Spoedroute
| |-- Overweeg urgent nierbiopt
|
|-- Nefrotisch?
| |-- PLA2R, monoclonale screening, diabetes/medicatie/maligniteit
| |-- Meestal nierbiopt bij volwassenen
|
|-- Mild/asymptomatisch?
|-- Kwantificeer albuminurie, familieanamnese, trend eGFR
|-- Biopt afhankelijk van proteinurie, eGFR, sediment en kliniek22. Begrippenlijst
| Term | Uitleg |
|---|---|
| Albuminurie | Albumine in urine; marker voor glomerulaire filtratiebarriereschade |
| ACR | Albumine-creatinine ratio in urine |
| PCR | Proteine-creatinine ratio in urine |
| GBM | Glomerulaire basaalmembraan |
| Podocyt | Epitheelcel met voetprocessen; essentieel voor eiwitbarriere |
| Crescent | Halvemaanvormige extracapillaire proliferatie bij ernstige glomerulaire schade |
| IF | Immunofluorescentie; kleuring voor immuunreactanten in nierweefsel |
| EM | Elektronenmicroscopie; ultrastructuur van glomerulus |
| Full-house | IF-positiviteit voor IgG, IgA, IgM, C3 en C1q |
| Pauci-immuun | Weinig immuuncomplexdeposities ondanks actieve ontsteking |
| MGRS | Monoclonal gammopathy of renal significance |
| TMA | Trombotische microangiopathie |
23. Take-home messages
- Urinesediment is cruciaal. Erytrocytencilinders en dysmorfe erytrocyten maken de verdenking glomerulair.
- C3/C4 helpen vooral bij nefritische presentaties. Lage waarden wijzen richting immuuncomplex- of complementgemedieerde ziekte.
- IF beantwoordt de vraag: wat ligt er in de nier? IgA, IgG, IgM, C3, C1q, kappa/lambda en fibrinogeen geven richting.
- Kappa/lambda-restrictie is een rode vlag voor monoklonale depositieziekte. Denk aan MGRS, ook als de hematologische kloon klein is.
- Nierbiopt blijft de gouden standaard wanneer diagnose, prognose of behandeling onzeker is.
- RPGN is spoed. Snelle herkenning en nefrologisch overleg kunnen nierfunctie redden.
24. Hugo-gebruik: aanbevolen plaatsing
Gebruik dit bestand bij voorkeur als page bundle, omdat de figuren dan betrouwbaar mee gepubliceerd worden. Plaats de map bijvoorbeeld zo:
content/docs/guidelines/glomerulaire-ziekten/diagnostische-aanpak/index.md
content/docs/guidelines/glomerulaire-ziekten/diagnostische-aanpak/media/figuur-01-glomerulaire-filterbarriere.svg
content/docs/guidelines/glomerulaire-ziekten/diagnostische-aanpak/media/...De figuren worden in deze Markdown relatief aangeroepen met media/.... Er zijn geen Hugo-shortcodes gebruikt, dus dit blijft theme-onafhankelijk.
Bronnen en verantwoording
Deze pagina is een didactisch uitgewerkte en visueel aangevulde versie van de aangeleverde samenvatting Diagnostic approach to glomerular disease en is bedoeld als praktisch naslagwerk voor onderwijs en klinische orientatie. Controleer lokale protocollen en bespreek urgente of complexe casussen altijd met de nefroloog.






